Dla kogo przeznaczone jest badanie usg jelit?

W zasadzie badanie można wykonać u każdego pacjenta celem oceny czy budowa jelita jest prawidłowa. Jednak w ostatnich latach to badanie zyskało na znaczeniu u pacjentów z Nieswoistym Zapaleniem Jelit (NZJ) czyli Chorobą Leśniowskiego-Crohna lub wrzodziejącym zapaleniem jelita grubego. Dla tych pacjentów został stworzony protokół badania oraz normy. Powstała grupa lekarzy, praktyków w skład których wchodzą specjaliści z całego świata zajmujący się pacjentami z NZJ właśnie, w celu opracowania protokołu badania usg jelit. Ta grupa to IBUS (International Bowel Disease Group), która działa w ramach towarzystwa naukowego ECCO (European Crohn and Colitis Organization). IBUS prowadzi szkolenia lekarzy składające się z modułów teoretycznych i praktycznych i kończących się certyfikacją.

Jestem członkiem zarówno grupy IBUS jak i towarzystwa naukowego ECCO, a od tego roku również pełnię funkcję Ambasadora IBUS.

Dlaczego USG jelit?
- jest dostępne
- ma stosunkowo niskie koszty
- nie wymaga specjalnego przygotowania (point of care)
- możliwość wielokrotnego wykonywania badania
- ułatwia decyzje terapeutyczne
ALE…….
- ważny jest odpowiedni sprzęt ORAZ kwalifikacje i doświadczenie badającego
Kiedy USG? Czy dla każdego pacjenta z NZJ?
USG jest przydatne na każdym etapie opieki nad pacjentem z NZJ.
Jak przygotować się do badania USG jelit?


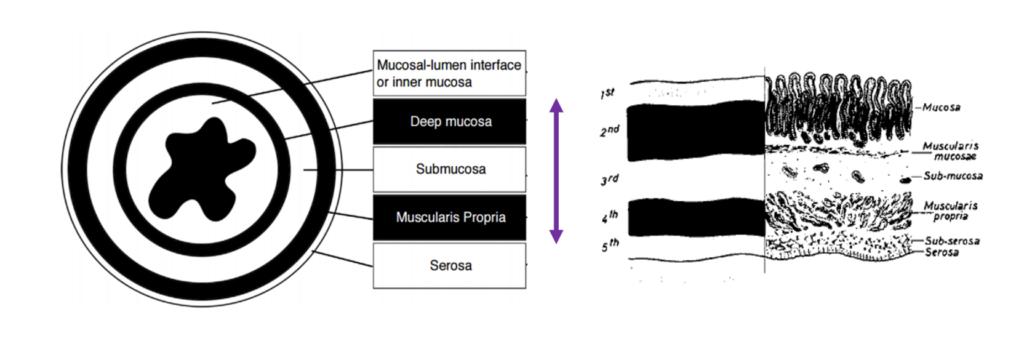
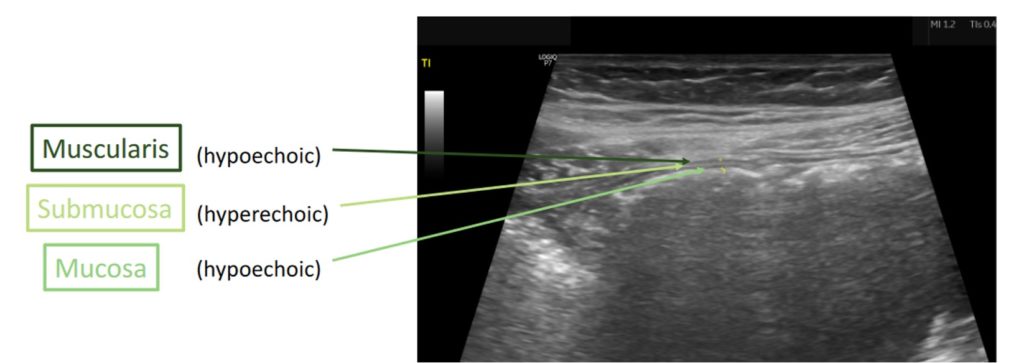
Co my właściwie widzimy w usg?
Dzięki badaniu usg jelit w sposób nieinwazyjny można uwidocznić grubość ściany jelita, jej budowę warstwową, haustracje, unaczynienie ściany jelit, ruchy perystaltyczne jelit oraz dodatkowe znaleziska jak np. węzły chłonne, wolny płyn, gaz w ścianie jelita. W zależności od sposoby przyłożenia głowicy można uzyskiwać obrazy w różnych płaszczyznach.
Jak wygląda prawidłowe badanie USG jelit u pacjenta z NZJ?

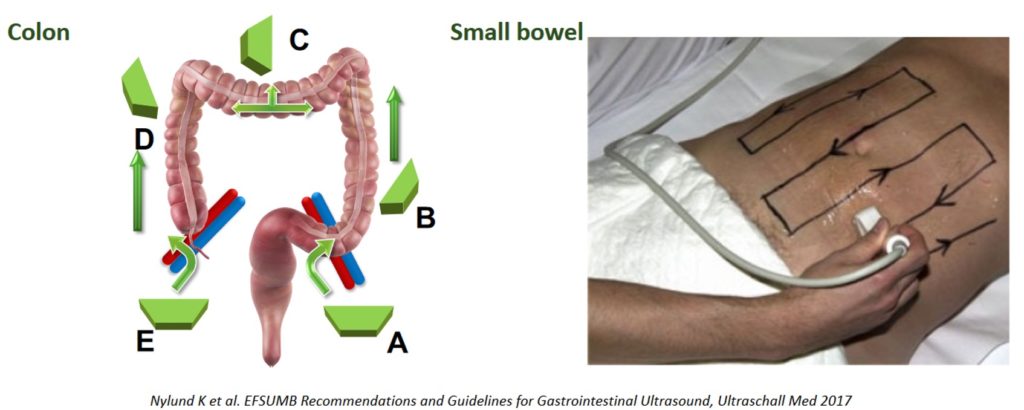
Ograniczenia badania USG jelit:
| Dobrze dostępne fragmenty jelit | Fragmenty jelit o ograniczonej dostępności |
| Esica | Odbytnica |
| Zstępnica | Zagięcie śledzionowe |
| Poprzecznica | Początkowy odcinek jelita krętego |
| Wstępnica | Jelito czcze |
| Jelito ślepe | |
| Ileum terminale |
Co oceniamy w USG jelit u pacjenta z NZJ?


Zanim zgłosisz się na badanie USG jelit przygotuj nastepujące informacje/ dokumentacje:
- Przygotuj, najlepiej spisz informację o zażywanych lekach/ sposobie leczenia NZJ (nazwy leków, dawki, częstotliwość przyjmowania),
- przynieś ze sobą dokumentację z innych badań obrazowych (USG, MR, CT) oraz opis endoskopii- badający będzie wiedział na co zwrócić uwagę oraz jaka jest lokalizacja twojej choroby,
- jeśli przeszedłeś zabieg operacyjny na jelicie przynieś jego opis lub kartę informacyjną ze szpitala (ważne do oceny zespoleń, powikłań zabiegów),
- zastanów się i spisz w jakim celu chcesz mieć wykonane badanie usg jelit (ocena aktywności choroby, ocena efektów leczenia), a jeśli masz jakieś dolegliwości również spisz je przed wizytą
- upewnij się, że osoba do której zgłaszasz się na badanie zajmuje się pacjentami z NZJ oraz ma doświadczenie w wykonywania u nich USG jelit,
- badanie trwa od 10-30 min w zależności od budowy anatomicznej pacjenta (otyły/szczypły) oraz tego czy jest to badanie pierwszorazowe czy kontrolne.
Autor: Anna Stochel-Gaudyn